Hypohidrotisk ektodermal dysplasi (HED)
Ektodermale dysplasier har til felles at svettekjertler, tenner, hår, hud og/eller negler kan være påvirket. Minst to strukturer må være påvirket for at diagnosen skal kunne stilles.
Hypohidrotisk ektodermal dysplasi (HED) er den vanligste formen. HED knyttes til mutasjoner i et gen på X-kromosomet som styrer ulike signaler i cellene våre. Personer med tilstanden har flere forandringer i munnhulen som nedsatt spyttproduksjon og manglende tenner.
Tilstanden nedarves vanligvis via X-kromosomet. Det vil si at den følger X-bundet arvegang. Jenter som arver et gen med genforandringen får gjerne milde symptomer av tilstanden, mens hos guttebarn som bare har ett X-kromosom, er tilstanden mer tydelig.
Man regner med at omtrent 1 av 15 000 personer har HED, men tilstanden er trolig underdiagnostisert. Tannlegehelsepersonell kan ha en rolle i diagnostiseringen ved å utrede uvanlige funn i munnhulen.
Denne diagnosebeskrivelsen fokuserer på typiske funn knyttet til ansikt og munnhule. Les mer om ektodermale dysplasier generelt på nettsidene til Senter for sjeldne diagnoser.
Mer informasjon om HED finner du på den europeiske portalen for sjeldne diagnoser under ORPHAkode 23846.
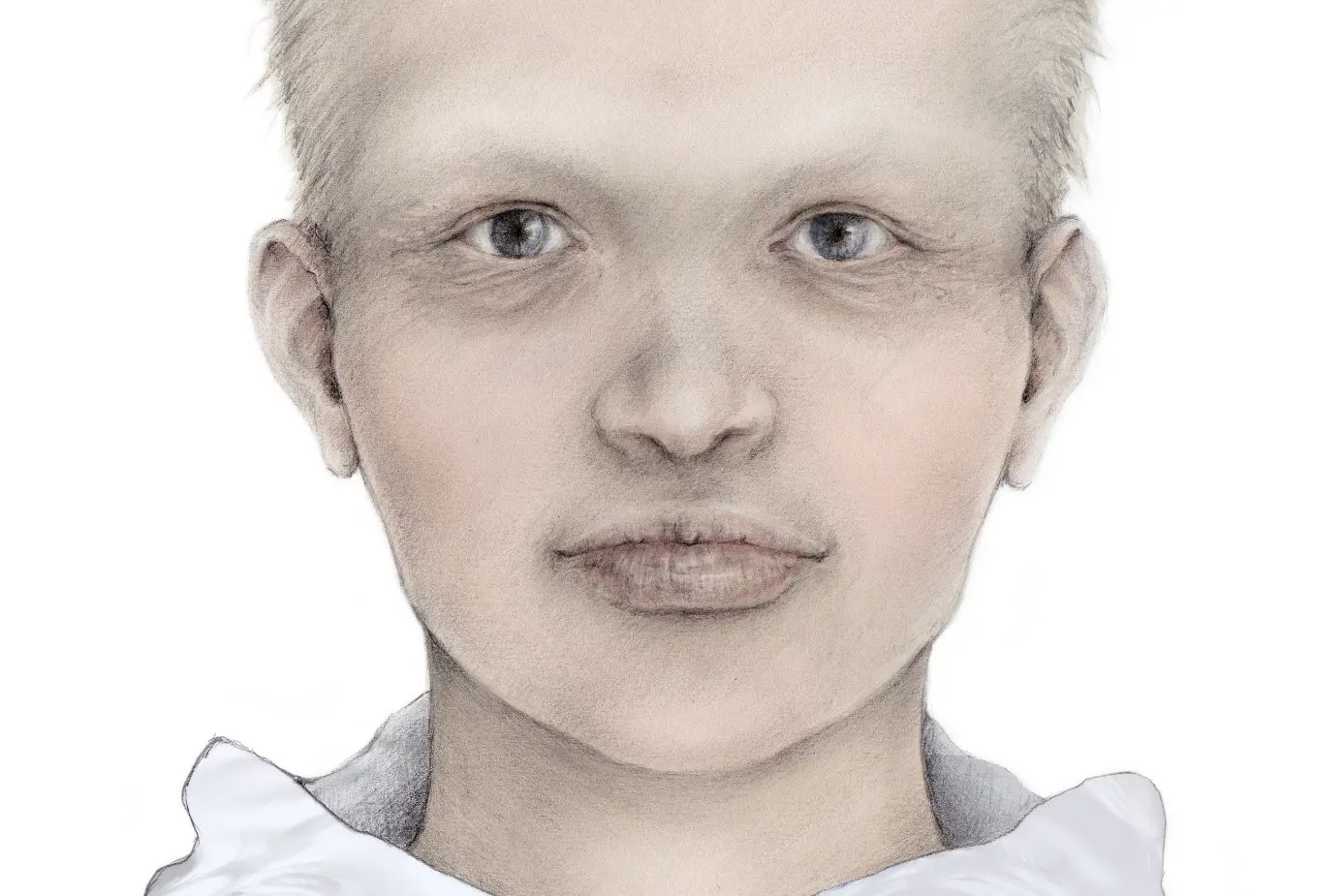
Gutter med HED har ofte en tydelig panne, tynt og lyst hår på hodet og lite behårede øyenbryn, tørr hud, spesielt synlig under øynene. Leppene er ofte relativt fyldige. Illustratør: Malin Bernas-Theisen, TAKO-senteret.
Hva kjennetegner HED i kjevene og munnhulen?
Allerede kort tid etter fødselen, ved amming, kan man legge merke til underutviklede kjevekammer. Jenter som er bærere av X-bundet HED har ofte milde kliniske tegn. Siden bærere ofte har tannagenesier eller endret tannform, kan tannhelsepersonell ha en viktig rolle i tidlig diagnostikk.
Kliniske tegn
Fravær av tannanlegg gir tynnere kjevekammer enn hos andre barn. Undersøkelser av familier med ektodermale dysplasier generelt viser at rundt 80 prosent har ulike problemer med munn og tenner. Dette tallet er trolig enda høyere for personer med HED. Avvik i munnhulen regnes som ett av de viktigste trekkene i diagnostikken av ektodermale dysplasier.
Spytt
Spyttkjertlene er også et ektodermalt vev, er underutviklet og har dermed redusert funksjon ved HED. Spyttdannelsen hos personer med ektodermale dysplasier er systematisk studert ved blant annet TAKO-senteret. Spyttdannelsen er generelt redusert til cirka en fjerdedel til halvdelen av det man ser hos kontrollpersoner. Tørre og såre slimhinner med redusert infeksjonsresistens kan være et resultat av lav spyttproduksjon. Spyttet er viktig i forsvaret mot bakterier som fører til hull i tennene. Personer med HED har aldri opplevd normal spyttdannelse og mange gir derfor ikke uttrykk for at de føler seg munntørre. En utredning av spyttdannelsen ved tannklinikken vil være til stor hjelp i vurdering av eventuelle forebyggende tiltak med tanke på god tannhelse.
Manglende tenner
Å mangle seks tenner eller flere kalles oligodonti. Av de som har HED har 60-80 prosent oligodonti, sammenlignet med 0,08-0,5 prosent i normalbefolkningen. I gjennomsnitt dannes og utvikles ni tenner; vanligvis tennene i fronten og første jeksel. Variasjonen er imidlertid betydelig. Gutter med X-bundet HED utvikler et fåtall tenner. Hos jenter er det først og fremst det permanente (blivende) tannsettet som berøres, og i mye mindre grad enn hos gutter. Selv innen samme familie kan antallet manglende tenner variere mye hos hver enkelt med HED. De tennene som hyppigst utvikles er hjørnetenner og seksårsjeksler. Total mangel på tenner kalles anodonti. Oligodonti som isolert trekk er i seks av ti tilfeller ikke tilknyttet et spesifikt syndrom.
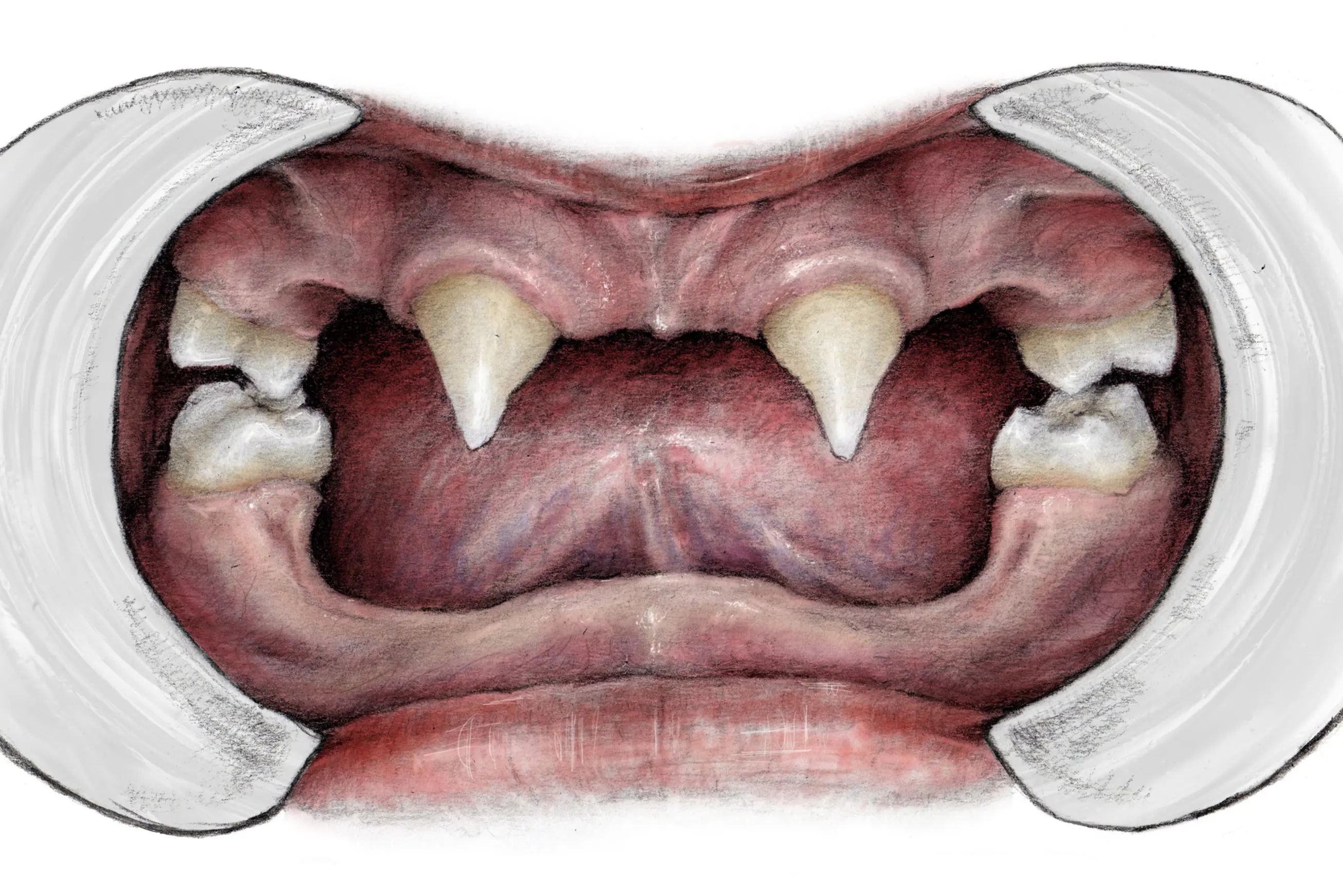
Gutter med HED utvikler ofte bare noen av de permanente tennene, spesielt tenner i fronten og første molar (jeksel). Illustratør: Malin Bernas-Theisen, TAKO-senteret.
Tannform
Fortenner er ofte karakteristisk koniske (spisse). Dette er også et vanlig trekk i familier med et arvelig manglende tannanlegg uten syndromtilknytning. Fortennene er generelt betydelig smalere enn gjennomsnittet, gutter er i større grad berørt enn jenter.
Taurodontisme er en anomali i tenner med flere røtter. Pulpakammeret (nervehulen) er forlenget mot rotspissen og det sees en manglende innsnevring ved emalje-rotsement grensen cervikalt. Taurodontisme ses hos over 80 prosent av personer med HED, spesielt hos gutter med X-bundet form av HED. Det er de permanente molarene som vanligvis rammes og årsaken er at cellene som danner rotsementen, den Hertwigske rotskjeden, ikke bretter seg og invaginerer (foldes inn) som normalt. Da blir hele kronen forlenget i retning av rotspissen, apikalt. Det er en tannform som også kan sees ved andre syndromer og noen ganger hos ellers friske personer. Taurodonti kan være en utfordring ved rotbehandling. Ved marginal periodontitt kan taurodonti være en fordel da furkasjonsinvolvering sjelden forekommer. Taurodonti kan defineres på forskjellige måter, men vurderes ut ifra en standardhøyde på pulpa som kalles cynodont. Taurodontisme graderes deretter i hypotaurodont, en mild grad av forlengelse av pulpa, mesiotaurodont og hypertaurodont. For tannhelsepersonell er det viktig å være oppmerksom på dette.
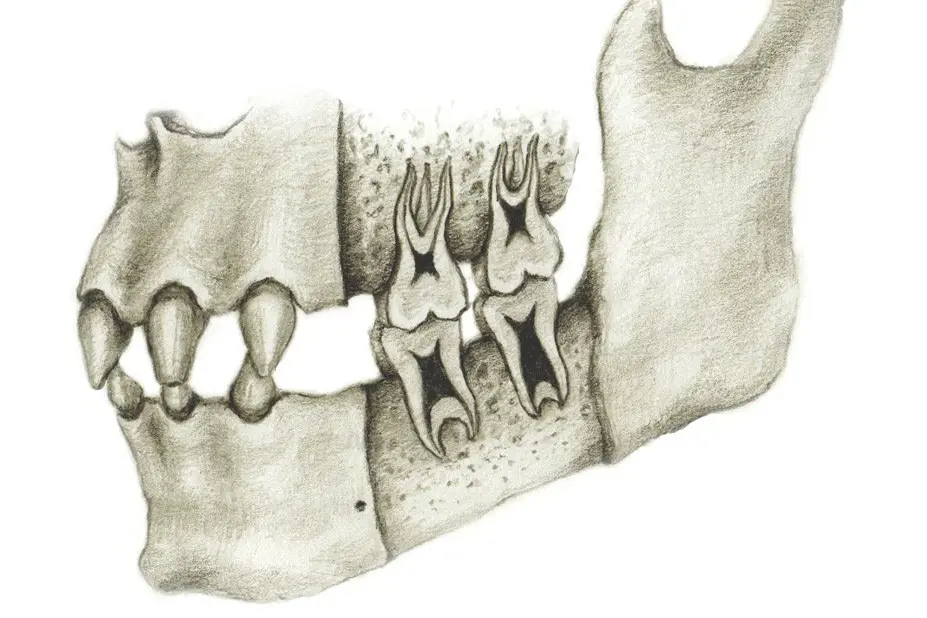
Taurodontisme er et uttrykk for tenner med "forlengede" pulpa som i snitt og på røntgenbilder kan ligne en okse. De graderes i forhold til høyden på pulpa, hypotaurodont, mesiotaurodont og hypertaurdont. Illustratør: Malin Bernas-Theisen, TAKO-senteret.
Hvordan kan ulike munn- og ansiktsfunksjoner være påvirket?
Munn- og ansiktsfunksjoner, også kalt orofaciale funksjoner, omhandler tale, mimikk, spising, drikking, rensing av munnhulen og håndtering av spytt. Begrenses funksjonene til munnområdet så omtales disse som oralmotoriske funksjoner.
Mange med HED er plaget med munntørrhet grunnet redusert spyttsekresjon og mangler mange tenner. Dette kan føre til spise- og svelgevansker. Flere kan også oppleve endret tale og stemme.
Tygging
Det er svært vanlig at personer med HED opplever vansker med å spise og svelge. Dette kommer blant annet av tyggevansker på grunn av manglende tannkontakter. Kjeveortopedisk og tannprotetisk behandling er derfor viktig for å bedre tyggeeffektiviteten.
Bearbeiding av mat
Redusert spyttmengde kan gjøre det vanskelig å forflytte maten i munnen og forme munnfuller (bolus). Mange med HED velger derfor ofte mat med bløt konsistens, og tilfører ekstra væske under måltidene. For at ikke maten kleber seg fast i munnhulen under måltid, kan det være hensiktsmessig å tilsette smørende og smaksnøytrale oljer (for eksempel solsikke- eller rapsolje), enten i forkant av spising eller tilsatt i maten. Når slimhinnen er tørr, blir det også vanskeligere å bruke kinn og tunge effektivt for å rense munnen. Det er derfor viktig å sørge for å skylle munnen godt med vann etter måltid.
Flere med HED kan oppleve redusert slimproduksjon i kjertler i nese, munn, svelg eller tarm. Dette kan føre til minsket evne til å smake og lukte, og kan gi fordøyelsesvansker.
Oppkast hos de små
Det er vanlig at små barn med HED har oppkast i forbindelse med spising, noe som også henger sammen med tørre slimhinner og tyggevansker. Dette bedrer seg vanligvis etter tre års alder.
Tale og stemme
Ved HED mangler vanligvis mange tenner, og tungen kan bli liggende lengre fremme og føre til lesping. Tilpassede tannproteser kan virke støttende for uttalen. Tørre slimhinner i munn og svelg kan også påvirke stemmen, og flere med HED har ofte hes stemme. Trening av god stemmeteknikk hos logoped kan være gunstig for å motvirke unødig slitasje. Tilførsel av vann og smørende produkter kan gi økt komfort.
Mer informasjon om orofaciale funksjoner og eksempler på oralmotoriske øvelser finner du på tako.no under oralmotorikk.
Hva slags tiltak og hvilken type tannbehandling kan være aktuelt?
Personer med HED har komplekse behov. De bør derfor behandles med god kommunikasjon mellom ulike behandlere; barne-, hud-, øre-nese-hals lege, genetiker og et tannhelseteam som inkluderer en koordinator, tannpleier, barnetannlege, protetiker, kjeveortoped og oral kirurg. Ved behov inkluderes logoped, psykolog, fysioterapeut og øye- eller gynekolog og fødselslege. Familier og personer som går gjennom langvarige og krevende behandlinger allerede i ung alder kan ha nytte av andre i samme situasjon å snakke med. Støttegrupper er derfor viktige for å oppnå en best mulig opplevelse.
Forebygging av munn- og tannsykdommer
Forebygging av tannsykdommer er spesielt viktig når mange tenner mangler og spyttdannelsen er redusert. Da blir de tennene som er til stede enda viktigere å ta vare på. Uten disse blir kjevekammen enda mindre. Det kan gjøre det vanskelig å gjennomføre behandling senere. Både primære (melketenner) og permanente (blivende) tenner bør passes godt på. Noen ganger inngår også tenner i fastsementerte eller løse tannproteser. Råd og veiledning bør gis individuelt av lokalt tannhelsepersonell med tanke på fluorbruk, tannbørsting og egnede hjelpemidler.
HED og tannhelseteamet
En god og tillitsfull relasjon til tannhelsepersonell er svært viktig. Mange med HED skal gjennom mye tannbehandling. Dette kan i perioder oppleves slitsomt. En koordinerende barnetannlege kan informere om hvilke steg behandlingen kommer til å gå gjennom, slik at barnet kan forberede seg på dette. Ekstra oppfølging av tannhelsepersonell for å forebygge sykdom i munnhulen kan være nødvendig. Innkallingsintervaller vurderes individuelt ut i fra alder og behandlingsfase. Generelt kan det anbefales vanlig kontroll hver 6.-12. måned. Det er ellers viktig at tannklinikken er riktig temperert for å unngå hypertermi og for å gjøre tannbehandlingssituasjonen mest mulig behagelig.
Undersøkelse av personer med HED
Grundige undersøkelser av tenner og kjever hos personer med ektodermale dysplasier er spesielt viktig. Tannhelsepersonell kan hjelpe til med å samle kunnskap som kan være nyttig for gruppen som helhet. En undersøkelse bør inkludere informasjon om andre i familien som mangler tenner, hvilke primære og permanente tenner som mangler, atypisk tannform, ustimulert og stimulert spyttsekresjon, kjeve- og bittforhold, midtlinjen med henblikk på den andre kjeven og ansiktet generelt. Vurdering av bittforhold bør ha fokus på overbitt, plassmangel- eller overskudd, kryssbitt og tenner i infraokklusjon. Videre registreres kariesforekomst og tidligere restaureringer, plakkforhold, kortfattet periodontal undersøkelse og differanse mellom kjevenes vertikale høyde ved hvile og ved sammenbitning.
Behandling av tenner med unormal form
Estetikken til tenner med konisk form kan forbedres med tannfargede plast- og eller porselensmaterialer. Dette kan i tillegg til det estetiske aspektet lette tale og å bite over harde gulrøtter. Iblant må matinntaket justeres i forhold til det som er mulig å tygge med få tenner i munnen.
Tannbehandling av barn med HED
Så lenge kjevene er under utvikling er behandlingsmulighetene begrensede. Røntgenundersøkelser utføres for å vurdere tenner under utvikling. Så snart barnet er klart til å samarbeide, kan en spyttsekresjonsundersøkelse utføres og forebyggende tiltak iverksettes ut ifra resultatene av denne. Løse tannproteser spesialtilpasset til barnet vil i en del tilfeller være beste alternativ. Faste løsninger, som etsebroer kan brukes der enkelttenner skal erstattes. Disse krever bare begrenset fjerning av tannvev, men er ikke sterke nok dersom flere tenner må erstattes.
Tannimplantater tilbys vanligvis ikke til barn, fordi kjevens vekst ikke er avsluttet. Det kan føre til at implantatene får feil posisjon etterhvert som kjevene vokser. I noen spesielle tilfeller, der alle tennene i underkjeven mangler, kan det være aktuelt å tilby behandling med tannimplantater til barn. Dette er utført både i Sverige og i Norge. Innen man setter implantater må enkelte tenner ofte reguleres på plass av en kjeveortoped for å få best mulig sluttresultat.
Tannbehandling av voksne med HED
Voksne pasienter med HED kan behandles stort sett som andre voksne. Manglende tenner kan erstattes med kroner, broer, proteser og implantater, alt etter tilstanden på kjevekammene og resttannsettet.
Tannimplantater
Tannimplantater er titanskruer som opereres inn i kjeven som en kunstig rot. På implantatet fester man en tann. Implantatbehandlinger av barnepasienter helt ned i fem års alder har vært utført blant annet via TAKO-senteret og i Sverige. Mer enn halvdelen av implantatene som var operert inn i Sverige i tidlig alder på personer med ektodermal dysplasi måtte fjernes fordi de ikke festet seg til kjevebeinet i tilfredsstillende grad. Man tror at dette kom av små og tynne kjever, og derved ikke tilfredsstillende beinmengde for implantatene. I tillegg var det faktorer rundt selve operasjonene som vurderes å ha hatt betydning, blant annet var det observert at beinet hadde en meget tett struktur. En annen studie fra 2016 med 701 implantater hos personer med HED viste imidlertid en høy suksessrate både hos barn og voksne. Studien vurderte implantater som kun hadde stått i munnen i to år.
Rotbehandlinger
Rotbehandlinger av tenner som er taurodonte anbefales utført av tannlege med erfaring med komplekse rotbehandlinger eller spesialist i endodonti. Dette fordi utrensning og etterfølgende rotfylling av tenner med denne typen anatomi krever godt innsyn og erfaring.
Henvisning og konsultasjon
Dersom det mistenkes at en pasient har HED kan pasienten henvises til TAKO-senteret for vurdering og utredning. Etter vurdering av henvisningen innkalles pasienten til konsultasjon. Spesielt kompliserte problemstillinger legges frem for tverrfaglig diskusjon med tannleger, tannlegespesialister og spesialister i oralmotorikk. TAKO-senteret vil i de tilfellene der det er nødvendig ta røntgenundersøkelser, som tredimensjonale CT eller CBCT røntgenundersøkelse i samarbeid med Avdeling for kjeve- og ansiktsradiologi ved det odontologiske fakultet i Oslo. Vi samarbeider også med avdeling for oral kirurgi og oral medisin om implantatbehandling hos denne gruppen pasienter. Klikk her for henvisningsskjema til TAKO-senteret.
Hvilke rettigheter har personer med HED knyttet til tannbehandling?
Barn og unge har rett til fri tannbehandling i Den offentlige tannhelsetjenesten til og med det året de fyller 18 år. Unge voksne har rett til tannbehandling ved Den offentlige tannhelsetjenestens klinikker fra og med det året de fyller 19 år, til utgangen av det året de fyller 24 år. De betaler 25 prosent av takstene for tannbehandling som Helse- og omsorgsdepartementet har fastsatt. Unge voksne i denne gruppen har i tillegg, rett til stønad fra folketrygden for tannbehandling og betaler 25 prosent av taksten, etter at trygderefusjonen er trukket fra. Unge voksne mellom 25 og 28 år tilbys og nødvendig tannhelsehjelp i Den offentlige tannhelsetjenesten på lik linje med unge voksne mellom 19 og 24 år, etter Stortingsvedtak for 2025. Denne rettigheten er ikke lovforankret.
Les mer i Lov om tannhelsetjenesten på lovdata.no. Du finner også mer informasjon i Rundskriv til folketrygdloven § 5-6, §5-6 a og §5-25 – Undersøkelse og behandling hos tannlege og tannpleier for sykdom og skade.
HED står på A-listen over sjeldne medisinske tilstander (SMT) under navnet Ektodermal dysplasi. Voksne med HED får refundert utgifter til all nødvendig tannbehandling og forebyggende tiltak etter takster fastsatt av Helfo. Takstene til Helfo er generelt lavere enn takstene hos privatpraktiserende tannleger, tannpleiere og tannlegespesialister og man må derfor vanligvis betale et mellomlegg.
Fra 1. januar 2025 er finansiering av kjeveortopedisk behandling som tidligere ble dekket av Helfo (innslagspunkt 8a2 – medfødt eller ervervet kraniofacial lidelse), overført til spesialisthelsetjenesten ved Oslo universitetssykehus (OUS). Det er craniofacialt team (CFT) ved OUS som koordinerer dette. Kjeveortopeden skal sende dokumentasjon på diagnosen og fakturere behandling direkte til CFT.
Generell informasjon om tilstander i tenner og munnhule som gir rett til refusjon finnes på den offentlige helseportalen helsenorge.no.
Rådene i denne diagnosebeskrivelsen er utarbeidet fra eksisterende litteratur og erfaringer fra behandling av pasienter med tilstanden ved TAKO-senteret. Vi har forsøkt å omtale det som er mest typisk for tilstanden. Selv om vi forsøker å trekke frem positive sider og erfaringer, vil hovedfokus naturlig nok likevel være rettet mot det som er vanskelig eller annerledes enn forventet. Det som fungerer greit blir ikke beskrevet like omfattende. Når man leser teksten er det viktig å huske at det kan være til dels store forskjeller innen én og samme diagnose og at det vi beskriver ikke nødvendigvis gjelder for alle.
Vil du høre podcast om temaet?
Her forteller Kristoffer som har den sjeldne diagnosen ektodermal dysplasi, sin historie i en episode av Sjeldenpodden. Tannlege og leder for TAKO-senteret, Hilde Nordgarden, blir sammen med Kaja Skjefstad som er lege og rådgiver ved Senter for sjeldne diagnoser, også intervjuet i podcasten.
Referanser
Bergendal B. Orodental manifestations in ectodermal dysplasia-a review. Am J Med Gene A 2014; 164(10): 2465-71.
Bergendal B, McAllister A, Stecksén-Blicks C. Orofacial dysfunction in ectodermal dysplasias measured using the Nordic Orofacial Test-Screening protocol. Acta Odontol Scand 2009; 67(6): 377-81
Bergendal B, Ekman A, Nilsson P. Implant failure in young children with ectodermal dysplasia: a retrospective evaluation of use and outcome of dental implant treatment in children in Sweden. Int J Oral Maxillofac Implants 2008: 23(3): 520-4.
Bergstrom K. An orthopantomographic study of hypodontia, supernumeraries and other anomalies in school children between the ages of 8-9 years. An epidemiological study. Swed Dent J 1977; 1(4): 145-7.
Cambiaghi S, Restano L, Pääkkönen K, Caputo R, Kere J. Clinical findings in mosaic carriers of hypohidrotic ectodermal dysplasia. Arch Dermatol 2000; 136(2): 217-24.
X-linked hypohidrotic ectodermal dysplasia (XLHED): Clinical and diagnostic insights from an international patient registry. Am J Med Genet A 2014; 164(10): 24 37-42.
Guckes AD, Scurria MS, King TS, McCarthy GR, and Brahim JS. Prospective clinical trial of dental implants in persons with ectodermal dysplasia. J Prosthet Dent 2002: 88(1); 21-5.
Hobkirk JA, Nohl F, Bergendal B, Storhaug K, and Richter MK. The management of ectodermal dysplasia and severe hypodontia. International conference statements. J Oral Rehabil 2006; 33(9): 634–7.
Kieri CF, Bergendal B, Lind LK, Schmitt-Egenolf M, Stecksén-Blicks C. EDAR-induced hypohidrotic ectodermal dysplasia: a clinical study on signs and symptoms in individuals with a heterozygous c.1072C>T mutation. BMC Med Genet 2014; 15: 57
Lexner MO, Bardow A, Hertz JM, Almer L, Nauntofte B, Kreiborg S. Whole saliva in x-linked hypohidrotic ectodermal dysplasia. Int J Paediatr Dent 2007; 17(3): 155–62.
Lexner MO, Bardow A, Hertz JM, Nielsen LA, Kreiborg S. Anomalies of tooth formation in hypohidrotic ectodermal dysplasia. Int J Paediatr Dent 2007; 17(1): 10-8.
Mikkola ML. Molecular aspects of hypohidrotic ectodermal dysplasia. Am J Med Genet A 2009; 149(9): 2031-6.
Myrianthopoulos NC. Malformations in children from one to seven years. New York: Allan R Liss; 1985.
Nakata M, Koshiba H, Eto K, Nance WE. A genetic study of anodontia in x-linked hypohidrotic ectodermal dysplasia. Am J Hum Genet 1980; 32(6): 908–19.
Nordgarden H, Jensen JL, Storhaug K. Oral Dis 2001; 7(4): 226–32.
Nordgarden H, Jensen JL, Storhaug K. Reported prevalence of congenitally missing teeth in two Norwegian counties. Community Dent Health 2002;19(4): 258–61.
Priolo M, Laganà C. Ectodermal dysplasias: a new clinical-genetic classification. J Med Genet 2001; 38(9): 579-85.
Trzeciak R, Wieslaw. Koczorowski. Molecular basis of hypohidrotic ectodermal dysplasia: an update. J Appl Genet 2015; 57(1): 51-61.
Wang Y, He J, Decker AM, Hu C, Zou D. Clinical outcomes of implant therapy in ectodermal dysplasia patients: a systematic review. Int J Oral Maxillofac Surg 2016; 45(8): 1035-43.
Wright JT. Gene reviews: Hypohidrotic ectodermal dysplasia. https://www.ncbi.nlm.nih.gov/